43rd Annual J.P. Morgan Healthcare Conference
43rd Annual J.P. Morgan Healthcare Conference Präsentation
Fresenius hat einen neuen Fünf-Jahres-Vertrag mit Microsoft abgeschlossen, der Zusammenarbeit und IT-Sicherheit für alle Beschäftigten von Fresenius verbessert. Ab Juni 2025 wird der Vertrag Tools wie Microsoft Defender, Microsoft 365, SharePoint, OneDrive und Microsoft Power BI umfassen und die Lizenzanforderungen aller Fresenius-Unternehmensbereiche in einer Vereinbarung zusammenfassen. Ziel ist es, die täglichen Büroabläufe für Mitarbeiterinnen und Mitarbeiter zu optimieren, zu vereinfachen und gleichzeitig die Sicherheit zu verbessern.
„Dieser Vertrag ist ein weiterer Meilenstein und stellt eine wesentliche Verbesserung unserer IT dar. Wir stellen auf ein umfassendes und modernes Ökosystem für alle Unternehmensbereiche um“, sagt Ingo Elfering, Chief Information Officer von Fresenius.
Die seit 2022 bestehende Zusammenarbeit zwischen Fresenius und Microsoft konzentriert sich auf die Bereiche Cloud Computing, Sicherheit, Zusammenarbeit und KI. Sie hat erfolgreiche, groß angelegte Cloud-Migrationen bei Fresenius ermöglicht und die Grundlage für weitere Innovations- und Change-Initiativen geschaffen.
„Unsere Microsoft-Technologie hilft Fresenius, sich mehr auf Kunden und Patienten zu konzentrieren und weniger auf das IT-Management. Sicherheit und Datenschutz haben für uns bei der Entwicklung höchste Priorität. Microsoft spielt eine zentrale Rolle im digitalen Ökosystem, und das bringt eine große Verantwortung mit sich, Vertrauen zu schaffen und zu erhalten, insbesondere im Gesundheitswesen“, erklärt Michael Sahnau, Director Health & Life Science bei Microsoft Deutschland.
Die Vereinbarung wird insbesondere die Fähigkeiten der Helios-Gruppe von Fresenius durch den Einsatz von Künstlicher Intelligenz und neuen Cloud-Technologien erweitern. Darüber hinaus wird sie die gesamte Cloud-Migrationsstrategie von Fresenius erleichtern und ein modernes, harmonisiertes und kosteneffizientes IT-Framework schaffen.
Fresenius SE & Co. KGaA (Frankfurt/Xetra: FRE) ist ein weltweit tätiges Gesundheitsunternehmen mit Sitz in Bad Homburg v. d. Höhe, Deutschland. Im Geschäftsjahr 2023 erwirtschaftete Fresenius einen Jahresumsatz von 22,3 Milliarden Euro. Fresenius bietet Lösungen für die gesellschaftlichen Herausforderungen, die durch eine wachsende und alternde Bevölkerung und dem daraus folgenden Bedarf nach erschwinglicher und hochwertiger Gesundheitsversorgung entstehen. Derzeit beschäftigt Fresenius rund 175.000 Mitarbeiterinnen und Mitarbeiter. Zu Fresenius gehören die operativen Unternehmensbereiche Fresenius Kabi und Fresenius Helios sowie die Unternehmensbeteiligung Fresenius Medical Care. Fresenius Helios ist mit 140 Krankenhäusern und zahlreichen ambulanten Einrichtungen der führende private Krankenhausbetreiber in Deutschland und Spanien, der jedes Jahr rund 26 Millionen Patientinnen und Patienten versorgt. Das Produktportfolio von Fresenius Kabi umfasst eine Reihe von hochkomplexen Biopharmazeutika, klinische Ernährung, Medizintechnik und generische, intravenös zu verabreichende Arzneimittel. Fresenius wurde im Jahr 1912 vom Frankfurter Apotheker Dr. Eduard Fresenius gegründet. Nach seinem Tod übernahm Else Kröner 1952 die Firmenleitung und legte die Basis für ein Unternehmen, das heute das Ziel verfolgt, die Gesundheit der Menschen zu verbessern. Größter Anteilseigner ist die gemeinnützige Else Kröner-Fresenius-Stiftung, die sich der Förderung medizinischer Forschung und Unterstützung humanitärer Projekte verschrieben hat.

Brustkrebs ist eine der häufigsten Krebsarten. Rund 13 von 100 Frauen erkranken im Laufe ihres Lebens daran. Die Überlebensaussichten sind – abhängig von Tumorart und Stadium – sehr unterschiedlich. Doch die Heilungschancen werden dank neuartiger Medikamente und Therapien immer besser. Ein großer Hoffnungsträger sind sogenannte Antikörper-Wirkstoff-Konjugate, im englischen Fachjargon Antibody Drug Conjugates genannt, kurz ADC.
(Veröffentlicht: Januar 2025)
Ärzteteams im Helios Klinikum Berlin-Buch haben diese innovative Therapie im Rahmen einer weltweiten Langzeitstudie bei Brustkrebs-Erkrankten eingesetzt – mit großem Erfolg. Die Ergebnisse der Studie mit dem Namen ‚Katherine‘ wurden vor kurzem im renommierten „New England Journal of Medicine“ (NEJM) veröffentlicht. Das NEJM ist eine der angesehensten wissenschaftlichen Fachzeitschriften weltweit, in ihr werden ausschließlich wissenschaftliche Arbeiten veröffentlicht, die zuvor noch nie publiziert wurden.
Prof. Dr. Michael Untch ist am Helios Klinikum Berlin-Buch Chefarzt der Klinik für Gynäkologie und Geburtshilfe und Leiter der zertifizierten Zentren für Brustkrebs und gynäkologische Krebserkrankungen. Er forscht seit über 30 Jahren zu Antikörper Therapien bei der Behandlung von Brustkrebs und war am Design, der Durchführung und Auswertung der Studie maßgeblich beteiligt.
Herr Professor Untch, an der vor zehn Jahren gestarteten Brustkrebsstudie haben rund 1.500 erkrankte Frauen weltweit teilgenommen. Welches Fazit ziehen Sie aus den jetzt veröffentlichten Studienergebnissen und was ist aus Ihrer Sicht die wichtigste Erkenntnis?
Prof. Dr. Michael Untch: 90 Prozent der Frauen, die ein Antikörper-Wirkstoff-Konjugat, also ein ADC-Medikament bekommen haben, sind auch noch zehn Jahre später am Leben. Bei ihnen sind keine Rückfälle, sog. Rezidive, aufgetreten und sie haben auch keine Metastasen entwickelt. Und dabei handelt es sich um Frauen, die an einer besonders aggressiven Art von Brustkrebs erkrankt waren.
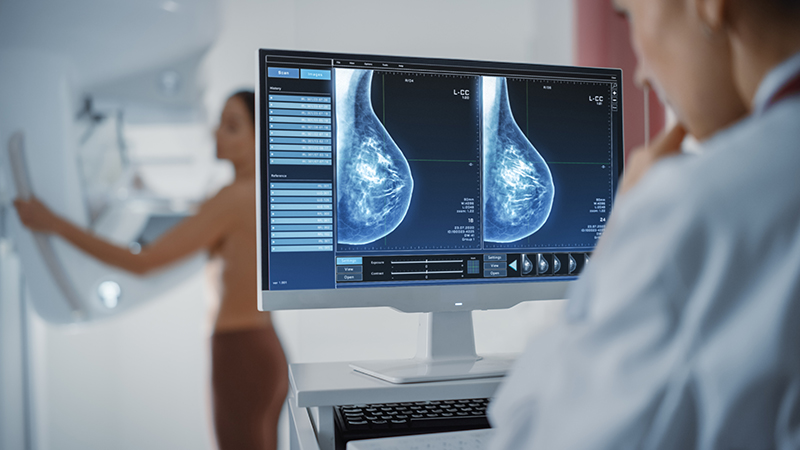
Die Behandlung hat also Patientinnen geholfen, die bislang ein erhöhtes Rückfallrisiko hatten?
Prof. Untch: Richtig. Trotz herkömmlicher Chemo- und Antikörpertherapie und anschließender Operation hatten die untersuchten Patientinnen immer noch vitales, also wachstumsfähiges Tumorgewebe in der Brust oder in den Lymphknoten. Bei neun von zehn Patientinnen, die das ADC-Medikament ein Jahr lang bekommen haben, ist der Brustkrebs heute nicht mehr nachweisbar. Es handelt sich hier um eine echte Revolution in der Behandlung. Durch diese vielversprechende Therapie können viele Patientinnen neue Hoffnung schöpfen.
Wie erklären Sie die durchschlagende Wirkung dieser ADC-Medikamente?
Prof. Untch: In unserer Studie haben wir ein neues ADC namens „Trastuzumab Maytansin“ per Infusion verabreicht. Wir transportieren damit einen hochpotenten Krebs-Wirkstoff sehr direkt und präzise zu den Krebszellen. Chemisch besteht jedes ADC-Medikament aus drei Elementen: einem sog. monoklonalen Antikörper, dann dem eigentlichen Wirkstoff, dem Zytostatikum, das auch Payload genannt wird, der die Krebszelle und benachbarte Krebszellen bekämpfen und zerstören soll, und einem sog. Linker, der beide Substanzen verbindet. Er wirkt erst, wenn das Konjugat an Ort und Stelle ist und an einer Krebszelle andockt. Der Krebs-Wirkstoff wird also mittels der innovativen Linker-Technologie mit den monoklonalen Antikörpern verbunden. Diese bestehen aus Proteinen und sind in der Lage, bestimmte Proteine an der Oberfläche von Tumorzellen zu finden und daran anzudocken. Das Besondere daran: Mit Hilfe der neuen ADCs lässt sich eine viel gezieltere und damit sehr wirksame Form der Therapie durchführen.
Welche Rolle genau spielen diese Tumor-Proteine?
Prof. Untch: Es handelt sich dabei um sogenannte Rezeptormoleküle namens HER2. Sie arbeiten wie Antennen auf der Zelloberfläche und leiten Wachstumssignale an die Tumorzelle weiter. Solche Rezeptormoleküle sind mittlerweile auch bei anderen Krebserkrankungen bekannt, so kennen wir z.B. Trop 2, Claudin 6 oder auch Folat Alpha Rezeptor.
Bei neun von zehn Patientinnen, die das ADC-Medikament ein Jahr lang bekommen haben, ist der Brustkrebs heute nicht mehr nachweisbar.Und das ADC-Medikament findet von allein die richtige Adresse, also die Rezeptormoleküle auf dem Tumor?
Prof. Untch: Genau. Und auf diese Weise können wir bei der ADC-Therapie sehr starke Therapeutika einsetzen, da sie sehr viel weniger gesunde Körperzellen angreifen.
Eine ADC-Therapie eignet sich nicht für jede Krebserkrankung. Wie finden Sie heraus, welchen Patientinnen Sie mit ADCs helfen können?
Prof. Untch: Wir entnehmen zunächst eine Probe Tumorgewebe und schauen nach, ob wir die besagten HER2-Moleküle auf den Krebszellen vorfinden. Bei Brustkrebs betrifft das etwa 25 Prozent der Tumoren. In 15 bis 20 Prozent der Fälle sind es besonders viele Moleküle – dann sprechen wir von einer sogenannten HER2-Überexpression. Bei solchen Patientinnen konnten wir durch die ADC-Therapie die Prognose deutlich verbessern – und zwar sowohl im weit fortgeschrittenen als auch im frühen Stadium, das hat unsere Studie nun gezeigt.

Ist die Behandlung eigentlich sehr aufwändig?
Prof. Untch: Nicht aufwändiger als andere Therapien. Die ADCs werden von pharmazeutischen Unternehmen hergestellt, in unserer Hausapotheke patientengerecht dosiert und dann von unserem Fachpersonal per Infusion verabreicht. Dies läuft so gut wie immer ambulant ab. Allerdings müssen wir Ärztinnen und Ärzte dabei immer auf mögliche neue Nebenwirkungen achten.
Welche Nebenwirkungen können denn auftreten?
Prof. Untch: ADCs sind starke Medikamente. Und obwohl sie sehr gezielt wirken, sind sie nicht so untoxisch, wie wir uns gewünscht hätten. Das heißt, wir sehen auch bei dieser Therapieform durchaus Nebenwirkungen. In der Studie haben wir zum Beispiel einen Abfall der Blutplättchen im Blut sowie einige weitere Nebenwirkungen beobachtet. Sie sind allerdings nicht so stark ausgeprägt wie bei einer typischen Chemotherapie. Zu den Nebenwirkungen der neueren ADCs – wie etwa dem „Trastuzumab Deruxtecan“ – gehören beispielsweise Übelkeit und Erbrechen. Das sind Symptome, die denen der klassischen Chemotherapie ähnlich sind und die man mit Medikamenten gut bekämpfen kann. Besonders aber bei der neuesten Generation von ADCs müssen wir auf völlig neue Nebenwirkungen achten, dazu gehören z.B. die sog. interstitielle Lungenkrankheit oder Nebenwirkungen auf die Hornhaut des Auges.
Kann man ADCs gleich von Beginn der Therapie an einsetzen – und den Patientinnen damit die klassische Chemotherapie ersparen?
Prof. Untch: Momentan testen wir in Studien tatsächlich den Einsatz von ADCs von Anfang an. Sogar als Ersatz für eine klassische Chemotherapie. Ergebnisse werden aber erst in den kommenden Jahren erwartet.

Für die Patientinnen kann es sehr hart sein, eine Chemotherapie durchzustehen. Wie wichtig ist es, dass die Erkrankten bei der Behandlung mitziehen?
Prof. Untch: Auch bei der Therapie mit ADCs spielt die sogenannte Compliance der Patientinnen eine ganz wesentliche Rolle. Um die Therapieempfehlungen einzuhalten, sollte den Patientinnen der Therapieplan, dessen Vorteile und Nebenwirkungen genau erklärt und auch das engmaschige Monitoring besprochen werden. Eine Krebstherapie, die eine Heilung als Ziel haben soll, bedeutet immer, nicht nur eine momentane kurzfristige Behandlung durchzuführen, sondern sich auf eine langfristige Überwachung über zehn und mehr Jahre hinweg einzustellen. Das verlangt einen langen Atem.
Eignen sich ADCs auch zur Behandlung von anderen Krebsarten?
Prof. Untch: Mittlerweile sind an die 400 ADCs in Entwicklung, sie werden bei verschiedensten bösartigen Krankheiten eingesetzt. Nicht nur bei Brustkrebs, sondern zum Beispiel auch bei Krebserkrankungen der Eierstöcke, der Gebärmutterschleimhaut und am Gebärmutterhals.
Herr Prof. Untch, was ist aus Ihrer Sicht der nächste große Meilenstein in der Krebstherapie?
Prof. Untch: Wir sehen derzeit ein regelrechtes Rennen zwischen zwei Therapie-Ansätzen: den ADCs auf der einen Seite und auf der anderen Seite den Tumorvakzinen, also speziellen Impfungen gegen Krebs. Der Ausgang ist völlig offen, doch eines ist heute schon sicher: Durch die Früherkennung von Brustkrebs über das Mammografie-Screening und mithilfe der diversen verbesserten medikamentösen Therapien – bei Brustkrebs sind dies die „CDK 4/ 6 Hemmer“, „PARP-Inhibitoren“ oder „Selektive Östrogenrezeptor Degrader“, sogenannte SERDs – können wir immer mehr Patientinnen die Möglichkeit einer Heilung in Aussicht stellen. Interview: Brigitte Baas
Die Langzeitstudie namens „Katherine“ wurde kürzlich im renommierten „New England Journal of Medicine“ veröffentlicht: Survival with Trastuzumab Emtansine in Residual HER2-Positive Breast Cancer | New England Journal of Medicine
Mehr Infos zum weltweit größten Kongress zum Thema Brustkrebsbehandlungen: San Antonio Breast Cancer Symposium
Prof Dr. Michael Untch hat kürzlich an einer Podiumsdiskussion im Rahmen des San Antonio Breast Cancer Symposiums 2024 teilgenommen. Hier finden Sie eine Reihe von kurzen Experten-Interviews zum Thema Brustkrebs:
SABCS 2024 | Round Table Brustkrebs Deutschland e.V. - YouTube
Kontakt
Helios Klinikum Berlin-Buch
Schwanebecker Chaussee 50
13125 Berlin
T +49 (0)30 94 01-0
43rd Annual J.P. Morgan Healthcare Conference Präsentation

Ines Balkow
T: +49 (0) 30 52 13 21-421
ines.balkow@helios-gesundheit.de

26. Februar 2025 - 10:00 Uhr
Bad Homburg, Deutschland

Annette Schönleber
T: +49 (0) 6172 608-96847
annette.schoenleber@fresenius.com

Luca Thorißen
Senior Manager Investor Relations
T +49 6172 608-97049
luca.thorissen@fresenius.com

Kacper Boborykin
Director Investor Relations
(mit Sitz in den USA)
T: +1 224 566 1998
kacper.boborykin@fresenius.com
Die Vereinbarung sieht vor, dass Fresenius Kabi den Aflibercept-Biosimilar-Kandidaten, einem Fc-Fusionsprotein des vaskulären endothelialen Wachstumsfaktorrezeptors (VEGFR), nach erfolgreicher Zulassung durch die jeweiligen Gesundheitsbehörden in den USA, Brasilien, Argentinien, Chile, Paraguay, Kolumbien und Mexiko auf den Markt bringt. SCD ist für die Entwicklung, Herstellung und Lieferung des Arzneimittels verantwortlich.
Fresenius Kabi ist eine Operating Company der Fresenius mit Spezialisierung auf (Bio-)Pharmazeutika, Medizintechnik und Ernährungsprodukte für kritische und chronische Erkrankungen.
SCD hat ihren Sitz in Südkorea und ist auf die Entwicklung von Generika und Biosimilars für globale Märkte spezialisiert.
Unser Aflibercept ist ein Biosimilar-Kandidat zu Eylea®, einem Anti-VEGF für die Behandlung von Augenkrankheiten wie neovaskuläre altersbedingte Makuladegeneration (feuchte AMD), Makulaödem nach Netzhautvenenverschluss (RVO), diabetischem Makulaödem (DME) und diabetischer Retinopathie (DR). Eylea wird in den USA von Regeneron und in anderen Ländern von Bayer vertrieben.
"Mit der künftigen Vermarktung unseres Aflibercept Biosimilars erweitern wir unser Produktportfolio um eine Behandlungsoption für Augenkrankheiten. Im Einklang mit unserer Strategie #FutureFresenius ist dies ein weiterer wichtiger Meilenstein für Fresenius Kabi bei der Umsetzung unseres strategischen Ziels, den Zugang zu Biosimilars für Patienten weltweit zu verbessern", so Dr. Sang-Jin Pak, verantwortlich für den Geschäftsbereich Biopharma und Vorstandsmitglied der Fresenius Kabi.
"Wir begrüßen den Abschluss dieser Vereinbarung außerordentlich und freuen uns auf die künftige Produktvermarktung unseres Aflibercept-Biosimilar-Kandidaten nach entsprechender Zulassung. Die Verbindung der Fachkompetenz der SCD im Bereich der Augenheilkunde mit der globalen Vertriebsstärke von Fresenius Kabi schafft eine solide Grundlage für unser gemeinsames Ziel, den Zugang der Patienten zu bezahlbaren Behandlungsmöglichkeiten in der Augenheilkunde zu verbessern“, erläuterte Chun In Seok, Chief Executive Officer bei SCD.
*Eylea® ist eine eingetragene Marke von Regeneron.
Fresenius Kabi, eine Operating Company der Fresenius, erweitert ihr wachsendes Biopharma-Portfolio durch eine neue Lizenzvereinbarung mit dem südkoreanischen Unternehmen SamChunDang Pharm (SCD).
Die Vereinbarung sieht die exklusive Vermarktung des Aflibercept-Biosimilar-Kandidaten von SCD durch Fresenius Kabi in den USA und mehreren Ländern Lateinamerikas vor.
Aflibercept wird zur Behandlung einer Reihe von Augenkrankheiten eingesetzt, darunter auch die neovaskuläre altersbedingte Makuladegeneration.
Die Vereinbarung sieht vor, dass Fresenius Kabi den Aflibercept-Biosimilar-Kandidaten, einem Fc-Fusionsprotein des vaskulären endothelialen Wachstumsfaktorrezeptors (VEGFR), nach erfolgreicher Zulassung durch die jeweiligen Gesundheitsbehörden in den USA, Brasilien, Argentinien, Chile, Paraguay, Kolumbien und Mexiko auf den Markt bringt. SCD ist für die Entwicklung, Herstellung und Lieferung des Arzneimittels verantwortlich.
Fresenius Kabi ist eine Operating Company der Fresenius mit Spezialisierung auf (Bio-)Pharmazeutika, Medizintechnik und Ernährungsprodukte für kritische und chronische Erkrankungen.
SCD hat ihren Sitz in Südkorea und ist auf die Entwicklung von Generika und Biosimilars für globale Märkte spezialisiert.
Unser Aflibercept ist ein Biosimilar-Kandidat zu Eylea®, einem Anti-VEGF für die Behandlung von Augenkrankheiten wie neovaskuläre altersbedingte Makuladegeneration (feuchte AMD), Makulaödem nach Netzhautvenenverschluss (RVO), diabetischem Makulaödem (DME) und diabetischer Retinopathie (DR). Eylea wird in den USA von Regeneron und in anderen Ländern von Bayer vertrieben.
"Mit der künftigen Vermarktung unseres Aflibercept Biosimilars erweitern wir unser Produktportfolio um eine Behandlungsoption für Augenkrankheiten. Im Einklang mit unserer Strategie #FutureFresenius ist dies ein weiterer wichtiger Meilenstein für Fresenius Kabi bei der Umsetzung unseres strategischen Ziels, den Zugang zu Biosimilars für Patienten weltweit zu verbessern", so Dr. Sang-Jin Pak, verantwortlich für den Geschäftsbereich Biopharma und Vorstandsmitglied der Fresenius Kabi.
"Wir begrüßen den Abschluss dieser Vereinbarung außerordentlich und freuen uns auf die künftige Produktvermarktung unseres Aflibercept-Biosimilar-Kandidaten nach entsprechender Zulassung. Die Verbindung der Fachkompetenz der SCD im Bereich der Augenheilkunde mit der globalen Vertriebsstärke von Fresenius Kabi schafft eine solide Grundlage für unser gemeinsames Ziel, den Zugang der Patienten zu bezahlbaren Behandlungsmöglichkeiten in der Augenheilkunde zu verbessern“, erläuterte Chun In Seok, Chief Executive Officer bei SCD.
*Eylea® ist eine eingetragene Marke von Regeneron.